MÓDULO 5: CUIDADO DE SOBREVIVIENTES DE VIOLENCIA SEXUAL backup


MÓDULO 5: CUIDADO DE SOBREVIVIENTES DE VIOLENCIA SEXUAL Y DE VIOLENCIA DE PAREJA
1. Objetivos de Aprendizaje

Después de este módulo usted sabrá las técnicas para escuchar, preguntar y validar las preocupaciones de una sobreviviente de violencia sexual o de violencia de pareja y:
- Conocer las consideraciones para el reconocimiento físico, el cuidado de la salud y la obtención del consentimiento informado.
- Conocer cómo prevenir embarazos no deseados, infecciones de transmisión sexual y la transmisión del VIH a consecuencia de la violencia sexual.
- Conocer la importancia de elaborar un plan de autocuidado de salud para las sobrevivientes.
- Explicar las consideraciones relacionadas a la recolección de la evidencia forense, la importancia del registro y cómo mantener la cadena de la evidencia.
- Describir el propósito del certificado médico y explicar cómo completar un certificado médico.
2. Reconocimiento médico y cuidado de la salud física

La violencia de pareja se refiere a cualquier comportamiento dentro de una relación íntima actual o anterior, que causa daño físico, sexual o psicológico. Es una de las formas más comunes de violencia contra la mujer y tiene graves consecuencias para su salud y bienestar. Las diferentes formas de violencia muchas veces ocurren de manera simultánea. Una mujer que sufre violencia física y/o sexual también es víctima de maltrato emocional y psicológico.
La carga mundial de la violencia de pareja la soportan de forma abrumadora las mujeres, esta violencia ocurre en todos los ámbitos y entre todos los grupos socioeconómicos, religiosos y culturales.
Los agresores más comunes de violencia contra las mujeres son los compañeros íntimos o ex parejas masculinas, aunque la violencia también puede ocurrir en parejas del mismo sexo. Los hombres también pueden ser víctimas de violencia de pareja. Sin embargo, las mujeres son quienes más sufren violencia de pareja.
Provea los servicios relacionados con las tres tareas iniciales del apoyo de primera línea (ANI):
- Atención al escuchar.
- No juzgar y validar.
- Informarse sobre las necesidades y preocupaciones.
Aplique los seis componentes del cuidado en salud física:
- Realice la historia clínica y el examen físico.
- Trate todas las lesiones físicas.
- Proporcione anticoncepción de emergencia.
- Prevenga las infecciones de transmisión sexual (ITS).
- Prevenga la infección por el VIH.
- Elabore un plan de autocuidado de salud.
Provea los servicios relacionados con las dos últimas tareas del apoyo de primera línea (MI):
- Mejorar la seguridad.
- Apoyar.
Cuando prepare a una sobreviviente para un reconocimiento, asegúrese de seguir los siguientes pasos:

La sobreviviente controla el ritmo.
Asegure a la sobreviviente que ella es la que controla el ritmo, el momento y los componentes del reconocimiento.

Los resultados son confidenciales.
Asegure a la sobreviviente que los resultados del reconocimiento son confidenciales a menos que ella decida presentar cargos o que haya leyes de denuncia obligatoria.

Tener una persona de apoyo presente.
Busque consentimiento y asegúrese de que haya otra persona presente durante el reconocimiento. Si la sobreviviente no solicita a alguien específico, esta persona debe ser preferiblemente una persona de apoyo capacitada o personal sanitario femenino. Es esencial que haya una mujer presente si el personal médico es hombre. Presente a esta persona, explique qué está allí para ofrecerle ayuda y apoyo a la sobreviviente. De lo contrario, mantenga al mínimo el número de personas en la sala de consulta.
Aproveche al máximo la primera consulta
Es posible que la sobreviviente no regrese o no pueda volver para el seguimiento. Por ejemplo, las mujeres migrantes y aquellas que se ven afectadas por desplazamientos y no pueden permanecer en un mismo lugar por mucho tiempo.
Proporcione toda la información, atención y apoyo posible durante la primera consulta ya que esta puede ser la única consulta.
Asegúrese de transmitir toda la información de forma clara y corroborando que la sobreviviente comprende lo que le dice, especialmente cuando existe una barrera idiomática para la comunicación.
3. Obtener Consentimiento Informado

Se requiere consentimiento informado para el reconocimiento y el tratamiento médico, y para la divulgación de información a terceros, como la policía y los tribunales, según corresponda.
Explique a la sobreviviente que el reconocimiento médico se realiza solo si lo desea. Explíquele que puede rechazar cualquier aspecto del reconocimiento (o todo, en su totalidad) y/o puede detenerlo en cualquier momento (incluso después del consentimiento inicial).
Para que el consentimiento sea válido, debe ser:
- Informado.
- Entendido.
- Voluntario.
- Tener la capacidad de adoptar la decisión.
Consentimiento informado
El consentimiento informado es un proceso, cuyo resultado generalmente se registra en un formulario de consentimiento.
Es un derecho de las/los pacientes fundamentado en el respeto y la autonomía de las personas.
La Declaración Universal sobre bioética y Derechos Humanos de UNESCO (2005) establece en su Artículo 6º inciso 1.
“Toda intervención médica preventiva, diagnóstica y terapéutica solo habrá de llevarse a cabo con previo consentimiento libre e informado”de la persona interesada, basado en la información adecuada. Cuando proceda, el consentimiento debería ser expreso y la persona interesada podrá revocarlo en todo momento y por cualquier motivo, sin que esto entrañe para ella desventaja o perjuicio alguno”.
Denuncia obligatoria
El consentimiento informado es un proceso, cuyo resultado generalmente se registra en un formulario de consentimiento.
Es un derecho de las/los pacientes fundamentado en el respeto y la autonomía de las personas.
La Declaración Universal sobre bioética y Derechos Humanos de UNESCO (2005) establece en su Artículo 6º inciso 1.
“Toda intervención médica preventiva, diagnóstica y terapéutica solo habrá de llevarse a cabo con previo consentimiento libre e informado”de la persona interesada, basado en la información adecuada. Cuando proceda, el consentimiento debería ser expreso y la persona interesada podrá revocarlo en todo momento y por cualquier motivo, sin que esto entrañe para ella desventaja o perjuicio alguno”.
Consentimiento para el reconocimiento médico
Explíquele lo qué sucederá durante el reconocimiento físico, por qué es importante, qué información obtendrá y cómo influirá en la atención que se le ofrecerá.
Para cada parte del reconocimiento, invite a la sobreviviente a hacer preguntas y respóndalas. Asegúrese de que le entienda. Luego, pídale que exprese su decisión con “sí” o “no” a cada parte del reconocimiento, y marque la casilla correspondiente en el formulario.
Pídale que firme y solicite a otra persona que firme el formulario como testigo, si es necesario.
Modelo de Formulario de Consentimiento
Adapte los procedimientos de consentimiento cuando trabaje con niños y niñas sobrevivientes. El padre, madre o cuidador debe firmar el formulario de consentimiento a menos que él o ella sea el presunto agresor.
Es posible que las adolescentes menores de edad puedan dar su consentimiento por sí mismas. Hay países en los que la edad de libre consentimiento para algunas actuaciones médicas se encuentra por debajo de este umbral permitiendo que adolescentes menores de edad puedan dar su consentimiento.
Suele suceder que en los casos donde se requiere el consentimiento de padre/madre/persona responsable de los cuidados/representante legal se deja constancia del asentimiento del niño, niña o adolescente menor de edad.
Se pueden requerir procedimientos especiales para niños y niñas. Consulte las leyes y protocolos locales.
Estudio de Caso
Alicia le explica a Helena cómo será el reconocimiento médico.
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
EJERCICIO DE COMPRENSIÓN
Seleccione todas las respuestas que correspondan. Luego seleccione “Comprobar” para verificar su respuesta
0 of 7 Preguntas completed Preguntas: Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario… Debes iniciar sesión o registrarte para empezar el cuestionario. En primer lugar debes completar esto:
0 de 7 Preguntas respondidas correctamente
Tu tiempo:
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0) 1. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento y cuál no? 2. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento y cuál no? 3. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento? 4. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento y cuál no? 5. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento y cuál no? 6. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento y cuál no? 7. ¿Cuál de los siguientes comentarios es apropiado mientras prepara a una sobreviviente como Helena para el reconocimiento y cuál no?
Resumen del Cuestionario
Información
Resultados
Resultados
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
1. Pregunta
2. Pregunta
3. Pregunta
4. Pregunta
5. Pregunta
6. Pregunta
7. Pregunta
Ejemplos de Protocolo de Consentimiento
Algunos modelos de formularios de Consentimiento Informado que se incluyen en los protocolos de atención para el abordaje de la Violencia Sexual en la región de las Américas son:



ARGENTINA
(Pág. 39-43)
BOLIVIA
(Pág. 142-143)
URUGUAY
(Pág. 90)
4. Hacer la Anamnesis
Estudio de Caso
Alicia está lista para hacer la anamnesis de Helena
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
La anamnesis tiene cuatro partes:
- Información médica general.
- Hablar sobre el/los incidentes/s de violencia.
- Antecedentes ginecológicos.
- Evaluación de la salud mental.
Consejos generales para hacer la anamnesis:
- Si la entrevista se realiza en el consultorio, cubra los instrumentos médicos hasta que sea necesario.
- Antes de hacer la anamnesis, revise los documentos que la mujer haya traído. Evite hacer preguntas que ella ya haya respondido.
- Deje que la sobreviviente cuente la historia de la manera que quiera, a su propio ritmo. No la interrumpa ni la presione.
- No haga comentarios estigmatizantes, no emita opiniones personales, juicios de valor que la puedan hacer sentir culpable.
- Tómese el tiempo necesario para recoger toda la información necesaria.
- No obligue a una sobreviviente a hablar sobre la violencia que ha sufrido si no quiere. Limite sus preguntas a lo que se requiere para la atención médica. Sin embargo, si una sobreviviente claramente quiere hablar sobre lo que sucedió, es muy importante escuchar activamente, con empatía, sin prejuicios y sin juzgar.
La mayoría de las sobrevivientes no le cuentan a nadie el incidente de violencia. Al acudir a usted y contarle lo que ha sucedido, ella ha demostrado que confía en usted. Como parte del equipo de personal de salud no debemos traicionar esa confianza debemos ser claros y transparentes en todo lo que informamos.
El primer paso para la recuperación es asegurarle que el incidente no fue su culpa y que no fue causado por su comportamiento. ¡Esto requiere conciencia de sus propios sentimientos y prejuicios!
Pautas generales para la anamnesis:
- Enfoque y preparación.
- Documentación.
- Registro de los antecedentes.
Enfoque y preparación
- Enfoque y preparación.
- Tenga una actitud respetuosa y no juzgue.
- Evite expresiones de rechazo, por ejemplo “que terrible lo sucedido”.
- Emplee un lenguaje claro (especialmente con niñas, niños y personas que no hablen su mismo idioma).
- Use un tono de voz tranquilo y mantenga contacto visual si es culturalmente apropiado.
- Explique lo que va a hacer a cada paso.
- Si la entrevista se lleva a cabo en la consulta, cubra los instrumentos médicos hasta que se necesiten, ya que pueden asustar o intimidar.
Es esencial no obligar a la sobreviviente a hablar sobre el incidente si está claro que no quiere hacerlo. Ya que puede causar mayores problemas psicológicos. No presione a las sobrevivientes a hablar de sus experiencias personales más allá de lo que sea absolutamente necesario para proporcionar atención médica y más allá de lo que dirían naturalmente. Sin embargo, cuando una sobreviviente muestra claramente un deseo de hablar sobre lo que le sucedió, es muy importante permitirle que lo haga y escucharla.
Hacer la anamnesis de un niño o una niña requiere un conocimiento básico de las etapas del desarrollo infantil. Puede encontrar más información sobre el cuidado de niños y niñas sobrevivientes en el módulo “Consideraciones especiales”.
Documentación
Es posible que la sobreviviente ya haya denunciado el o los incidentes de violencia sexual a la policía o los servicios comunitarios. Lea atentamente cualquier documentación que traiga antes de hacer la anamnesis.
Evite la revictimización:
• No la obligue a contar su historia dos veces, a menos que sea absolutamente necesario.
• No haga preguntas que ya hayan sido formuladas y documentadas por otras personas involucradas en el caso.
• No haga preguntas que no sean relevantes para proporcionarle atención médica y derivarla si es necesario.
Revictimización: es una repetición de violencias contra quien ha sido previamente víctima de alguna agresión, aunque sea por omisión. También se refiere, de manera especial, a las vivencias de maltrato sufridas por las personas, en el curso de intervenciones institucionales, en el proceso de atención posterior al incidente de violencia sexual u cualquier otra manifestación de violencia.
Hacer la anamnesis
- Genere un ambiente adecuado para la entrevista, en un clima de confianza y privacidad.
- Evite cualquier distracción o interrupción. Deje que la sobreviviente cuente su historia de la manera que ella quiera. Permita que vaya a su propio ritmo.
- Registre el incidente con las palabras de ella.
- Sea minuciosa/o pero no la presione.
- Las preguntas deben hacerse con cuidado y al ritmo de la sobreviviente. Evite preguntas que sugieran culpa, como “¿Qué estaba haciendo allí sola?” o que no sean relevantes, como “¿Era virgen?”.
- Tómese el tiempo suficiente para recoger toda la evidencia necesaria.
- Siga el formulario de anamnesis y reconocimiento.
Modelo de formulario de anamnesis y reconocimiento físico
- Información general.
- Incidente.
- Historial médico.
- Reconocimiento médico.
- Reconocimiento genital y anal.
- Investigaciones realizadas.
- Pruebas extraídas.
- Tratamientos prescritos.
- Orientación, contrarreferencias / derivación y seguimiento.
- Firma y fecha.
Consejo: Aunque los formularios de anamnesis y reconocimiento físico pueden diferir, la clave es que registre toda la Información necesaria, utilizando un formulario estándar. Los ejemplos facilitados provienen del Manual Clínico para la atención de mujeres que han sufrido violencia de pareja o sexual.
Vea el ejemplo de una anamnesis y reconocimiento físico en:
Anexo del Manual Clínico de salud para mujeres que han sufrido violencia de pareja y sexual (Pág 107)
Anexo del Manual clínico para el Sistema Nacional Integrado de Salud para la atención de mujeres que han sufrido violencia de pareja o sexual Uruguay (Pág 134 tiene algunas incorporaciones adaptadas al contexto)
Anexo Protocolo para la atención integral de víctimas de violaciones sexuales, Argentina (Pág. 36)
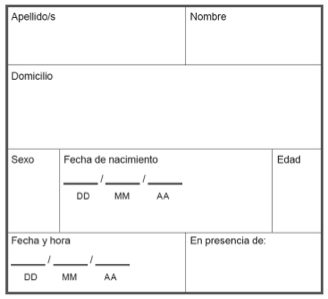
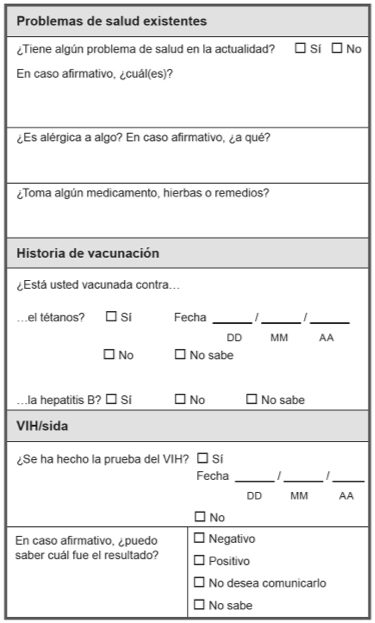
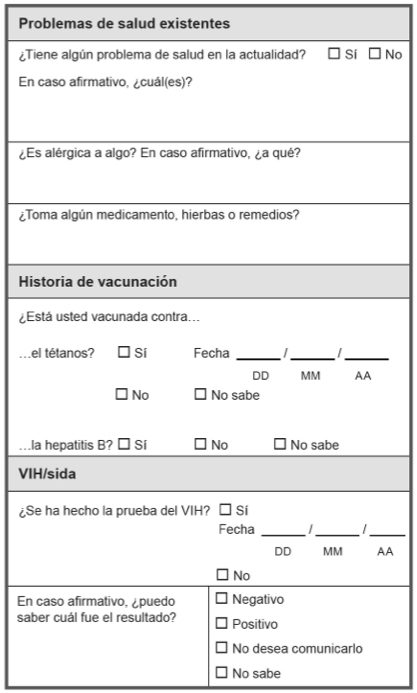
Información general:
- Nombre, dirección, sexo, fecha de nacimiento (o edad) y lugar de nacimiento.
- Fecha y hora: La fecha y hora del reconocimiento es muy importante ya que deberá tomar decisiones de tratamiento basadas en esta Información.
- Persona de apoyo: Esta es la persona de apoyo o tutor o tutora. Además, puede ser la persona de confianza que solicitó la sobreviviente. La policía no debe estar presente cuando se examina a la sobreviviente.
Cuando le pida a la sobreviviente que describa el incidente:
- Pídale a la sobreviviente que describa lo que sucedió.
- Permita que la sobreviviente hable a su propio ritmo.
- No interrumpa para preguntar detalles. Continúe con preguntas de aclaración después de que ella termine de contar su historia.
- Explíquele que no tiene que decirle nada con lo que no se sienta cómoda.
- Solo pregunte información que sea necesaria para proporcionar atención médica.

Las sobrevivientes pueden evitar describir detalles de la agresión que sean particularmente dolorosos o traumáticos. Es importante que comprenda exactamente lo que sucedió para verificar posibles lesiones y evaluar el riesgo de embarazo, ITS o VIH. Sin embargo, no obligue a la sobreviviente a decirle nada que no quiera. En su lugar explíquele lo que debe comprender y por qué y asegure la confidencialidad si no está dispuesta a brindar información detallada. No pida detalles que no son esenciales para asistirla y darle tratamiento médico.
Historial Médico:
Consideraciones a la hora de hacer la anamnesis:
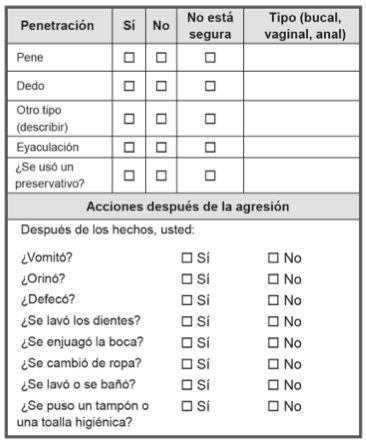
- Si el incidente ocurrió dentro de las 72 horas, determine si la sobreviviente se ha bañado, orinado, defecado, vomitado, utilizado una ducha vaginal o se ha cambiado la ropa desde el incidente. Cualquiera de estas acciones puede afectar la evidencia forense que puede ser recolectada.
- Información sobre problemas de salud existentes, alergias, uso de medicamentos, vacunación y su estado serológico con respecto al VIH le ayudará a determinar el tratamiento más apropiado para ella, orientación y atención médica de seguimiento.
- Evalúe la posibilidad de embarazo. Solicite detalles sobre el uso de anticonceptivos y la fecha de la última menstruación.


Reconocimiento Médico:
Estado médico general de la sobreviviente:
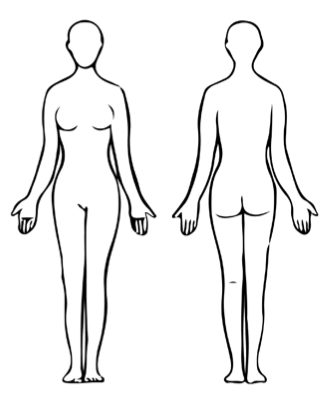
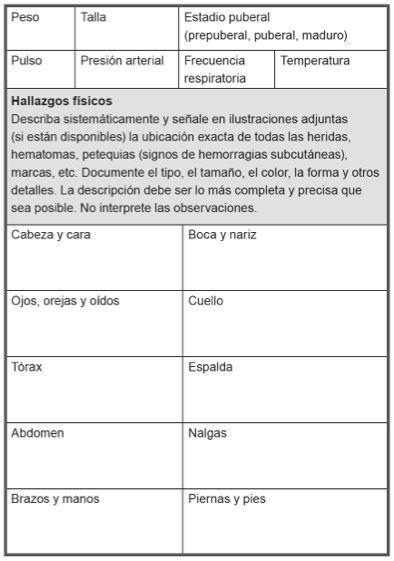
Reconocimiento genital y anal:
Estado específico de la zona genital y anal de la sobreviviente
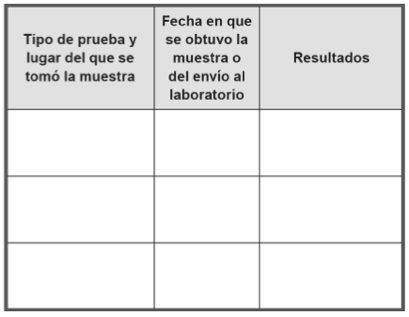
Investigaciones Realizadas:
Registro de las pruebas de laboratorio realizadas
Pruebas extraídas:
Registro de la evidencia forense recogida
Tratamientos Prescritos:
Registro de tratamientos
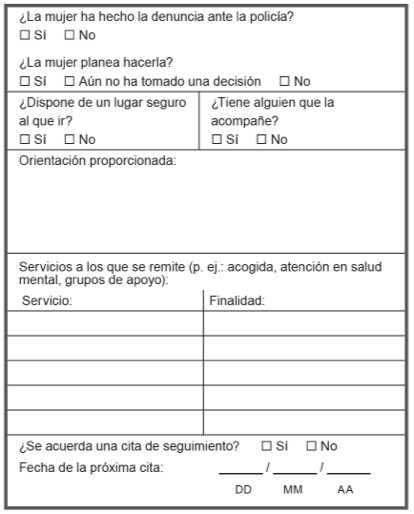
Orientación, derivación y seguimiento:
Registro de la orientación dada, las derivaciones hechas
y actividades de seguimiento.
Firma y Fecha:
Registro de quién realizó el reconocimiento y cuándo
En el caso de que el marco legal lo habilite, informe a la sobreviviente en caso de embarazo que tiene derecho a la interrupción legal y voluntaria del embarazo.
Ejercicio
1. ¿Cuáles de estas cosas debe hacer en la anamnesis de la sobreviviente y qué no debe hacer?
- No
- Si
Resumen del Cuestionario
0 of 8 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 8 Preguntas respondidas correctamente
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
- Sin categorizar 0%
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 8
1. Pregunta
Ser respetuoso y no juzgar.
CorrectoIncorrecto -
Pregunta 2 de 8
2. Pregunta
Usar un tono tranquilo de voz y mantener el contacto visual de manera culturalmente apropiada.
CorrectoIncorrecto -
Pregunta 3 de 8
3. Pregunta
Explicar lo que va a hacer en cada paso
CorrectoIncorrecto -
Pregunta 4 de 8
4. Pregunta
Cubrir los instrumentos médicos hasta que se necesiten
CorrectoIncorrecto -
Pregunta 5 de 8
5. Pregunta
Negarse a leer cualquier documentación que traiga la sobreviviente
CorrectoIncorrecto -
Pregunta 6 de 8
6. Pregunta
Pedir que cuente su historia dos veces para asegurarse de que todos los detalles estén cubiertos
CorrectoIncorrecto -
Pregunta 7 de 8
7. Pregunta
Evitar cualquier distracción o interrupción
CorrectoIncorrecto -
Pregunta 8 de 8
8. Pregunta
Registrar el incidente con las palabras de la sobreviviente
CorrectoIncorrecto
EJERCICIO DE COMPRENSIÓN
Seleccione todas las respuestas que correspondan. Luego seleccione “Comprobar” para verificar su respuesta
Resumen del Cuestionario
0 of 11 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 11 Preguntas respondidas correctamente
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
- Sin categorizar 0%
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 11
1. Pregunta
1. Una joven sobreviviente sabe su edad pero no su fecha de nacimiento. Esta Información es suficiente para sus propósitos.
CorrectoIncorrecto -
Pregunta 2 de 11
2. Pregunta
2. Una sobreviviente de violencia sexual fue violada hace 1 mes. Tiene un bebé de 3 meses y está amamantando. No ha tenido un período menstrual desde el nacimiento de su bebé. Debe buscar signos y síntomas de embarazo.
CorrectoIncorrecto -
Pregunta 3 de 11
3. Pregunta
3. Una sobreviviente de violencia sexual trae consigo un informe de una organización a la que previamente denunció el incidente. Debido al riesgo de sesgo o formación inadecuada, debe ignorar el informe.
CorrectoIncorrecto -
Pregunta 4 de 11
4. Pregunta
4. Está realizando una entrevista y reconocimiento físico en la consulta. Debería:
CorrectoIncorrecto -
Pregunta 5 de 11
5. Pregunta
5. Una sobreviviente de violencia sexual da una descripción muy confusa del incidente. Es mejor abstenerse de volver a redactar su declaración y escribir exactamente lo que ella diga, lo mejor que pueda
CorrectoIncorrecto -
Pregunta 6 de 11
6. Pregunta
6. Cuando está realizando la anamnesis y reconocimiento físico de la sobreviviente debe:
CorrectoIncorrecto -
Pregunta 7 de 11
7. Pregunta
7. Al realizar la anamnesis y reconocimiento físico, es apropiado preguntarle a una sobreviviente sobre el uso de anticonceptivos
CorrectoIncorrecto -
Pregunta 8 de 11
8. Pregunta
8. Una prueba de embarazo es la única forma fiable de establecer la posibilidad de un embarazo preexistente en un caso de violencia sexual.
CorrectoIncorrecto -
Pregunta 9 de 11
9. Pregunta
9. La sala de espera está llena de pacientes y más esperan fuera del centro de salud bajo el sol abrasador. La sobreviviente de violencia sexual con la que está tarda mucho tiempo en contar su historia. Debe hacer todo lo posible para dejarla ir a su propio ritmo y no interrumpirla o apurarla.
CorrectoIncorrecto -
Pregunta 10 de 11
10. Pregunta
10. Debe ser consciente de sus propios sentimientos y prejuicios cuando realiza el registro de la anamnesis y reconocimiento físico.
CorrectoIncorrecto -
Pregunta 11 de 11
11. Pregunta
11. Está realizando la anamnesis y el reconocimiento físico de alguien que ha sido agredida solo unas horas antes. Para determinar qué pruebas forenses se pueden recoger, determine si:
CorrectoIncorrecto
5. Realización del Reconocimiento Físico y Genital
Estudio de Caso
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
El motivo principal del reconocimiento físico, incluido el ano genital, es determinar qué atención médica necesita la sobreviviente. También se utiliza para completar cualquier documentación legal.
Asegúrese de obtener el consentimiento informado voluntario para el reconocimiento médico.
Debe brindarse información y consejería previa, hacerlo con la puerta cerrada, contando con los insumos adecuados (camilla, papel de camilla, guantes, iluminación, etcétera) y evitando interrupciones.
También se pueden recoger pruebas forenses para ayudar a la sobreviviente a buscar una reparación legal cuando sea posible y desee hacerlo.
Sin embargo, en muchos contextos, la capacidad de procesar pruebas forenses o de utilizarlas para acciones legales es extremadamente limitada o inexistente. Para obtener más información sobre la recopilación de pruebas forenses en contextos humanitarios, consulte el Clinical Management of Rape Survivors: Developing protocols for use with refugees and internally displaced persons (disponible en inglés y francés)
Pautas generales para el reconocimiento médico:
- Asegure a la sobreviviente que ella tiene el control: puede hacer preguntas, detener el reconocimiento médico en cualquier momento y rechazar cualquier parte del mismo.
- En cada paso dígale lo que va a hacer y pídale permiso antes de hacerlo. Describa las cuatro partes del examen físico.
- Siempre mire a la mujer antes de tocarla y preste atención a su apariencia y estado emocional.
- A menudo consultarle si tiene alguna pregunta y si puede continuar. Si dice “no”, detenga el reconocimiento médico en ese momento.
- Tome los signos vitales de la sobreviviente (pulso, presión arterial, frecuencia respiratoria y temperatura).
- Registre todos sus hallazgos y observaciones de la manera más clara y completa posible en un formulario de reconocimiento médico estándar (consulte los ejemplos disponibles en el Manual Clínico de atención a la violencia sexual y de pareja de OPS/OMS).
La evaluación inicial puede revelar complicaciones médicas graves que deben tratarse con urgencia y por las que la sobreviviente deberá ser ingresada en el hospital. Trate primero las complicaciones potencialmente mortales. Y siempre, derive a un hospital de referencia si se requiere atención especializada.
Reconocimiento médico:
Revisión genito-anal:
A continuación se ofrecen algunas pautas para el reconocimiento físico de sobrevivientes. Lo que puede incluirse en el reconocimiento médico físico depende de qué tan pronto se haya realizado la revisión después de que ocurrió la violencia sexual.
Tome nota del estado mental y emocional de la sobreviviente:
¿La sobreviviente se muestra retraída, llora, está calma, etc.?
Nunca le pida a la sobreviviente que se desnude o se destape por completo:
Examine primero la mitad superior de su cuerpo, luego la mitad inferior. Dele una bata para cubrirse.
Examine sistemáticamente el cuerpo de la sobreviviente prestando especial atención a los sitios que aparecen en la historia:
Inicie el reconocimiento con las constantes vitales, las manos y muñecas en lugar de la cabeza, ya que esto es más tranquilizador para la sobreviviente. No olvide mirar los ojos, la nariz y la boca, el interior, detrás de las orejas y el cuello. Tome nota de la etapa puberal de los niños/niñas. Preste especial atención a cualquier parte del cuerpo que mencione la sobreviviente.
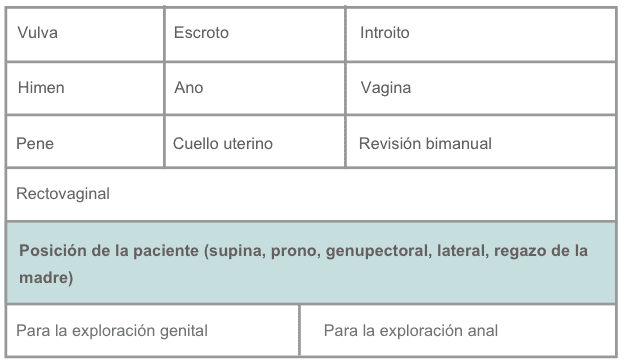
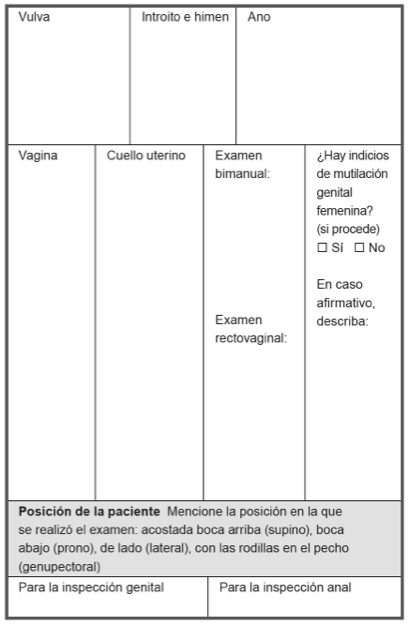
Pautas para explorar la zona genital, el ano y el recto:
Revisión genital.
Revisión rectal.
Si ha habido penetración vaginal.
Revisión bimanual.
Nota: Incluso cuando se realiza reconocimiento de los genitales de mujeres adultas inmediatamente después de una violación, solo hay daños identificables en menos del 50% de los casos.
- Anote la ubicación de los desgarros, abrasiones y moretones en el pictograma y en el formulario de reconocimiento.
- Anote la posición de la sobreviviente durante cada revisión.
- Decúbito supino, prono, genupectoral o decúbito lateral para reconocimiento anal.
- Supino para exploración genital.
Sufrir una agresión sexual es una vivencia traumática. La mujer puede mostrarse muy sensible ante el tacto o el examen clínico, especialmente si quien lo practica es un hombre.
- Proceda con lentitud, preguntándole con frecuencia si se encuentra bien y si puede proseguir.
- En ninguna circunstancia se debe realizar la llamada prueba de la virginidad (“prueba de los dos dedos”), ya que no tiene ninguna validez científica.
- Actúe con mucho cuidado para no acrecentar el malestar de la mujer.
Incluso cuando no puede encontrar heridas de forma anticipada, la sobreviviente puede sentir que ha sido herida. Una exploración cuidadosa con el aseguramiento posterior de que no se ha producido ningún daño físico puede ser un gran alivio y un beneficio para la sobreviviente, y podría ser la razón principal de buscar atención médica.
También es importante explicarle a la sobreviviente que las lesiones genitales se curan rápidamente y que la ausencia de lesiones no significa necesariamente que no haya sido agredida sexualmente o lesionada previamente.
EJERCICIO DE COMPRENSIÓN
Seleccione todas las respuestas que correspondan. Luego seleccione “Comprobar” para verificar su respuesta
Resumen del Cuestionario
0 of 14 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 14 Preguntas respondidas correctamente
Tu tiempo:
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
- Sin categorizar 0%
-
No ha alcanzado el porcentaje esperado de respuestas correctas. Puede volver a intentarlo. Recuerde que si no alcanza el 70% de las respuestas correctas en cada módulo puede finalizar el curso pero no recibirá el certificado por su realización.
-
Felicitaciones usted ha aprobado el módulo. Puede continuar el curso para alcanzar su certificación.
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 14
1. Pregunta
1. Preparar el equipo y los suministros necesarios antes de ver a una sobreviviente de violencia sexual se adecua a las pautas generales para el reconocimiento médico.
CorrectoIncorrecto -
Pregunta 2 de 14
2. Pregunta
2. Una sobreviviente de violencia sexual se presenta 6 horas después del incidente. Después de tomar sus constantes vitales, debe comenzar el resto del reconocimiento mirando sus manos y muñecas.
CorrectoIncorrecto -
Pregunta 3 de 14
3. Pregunta
3. Una sobreviviente de violencia sexual se presenta dentro de las 72 horas posteriores al incidente. Antes de realizar una exploración rectovaginal, le explica con calma lo que va a hacer y le pide permiso para continuar. Este es el procedimiento correcto que debe seguir.
CorrectoIncorrecto -
Pregunta 4 de 14
4. Pregunta
4. Una sobreviviente de violencia sexual se presenta 10 días después del incidente. Ella no informa tener dolor, lesiones o secreciones inusuales de su vagina o ano. En este caso, no es necesario que realice una revisión con espéculo.
CorrectoIncorrecto -
Pregunta 5 de 14
5. Pregunta
5. Después de registrar las constantes vitales de una sobreviviente (por ejemplo: presión arterial, frecuencia respiratoria y temperatura), se examina cuidadosamente la cabeza, el torso, los brazos, las manos, las piernas y los pies, la zona genital, el ano y el recto de una sobreviviente de violencia sexual. Esto constituye un reconocimiento médico físico completo.
CorrectoIncorrecto -
Pregunta 6 de 14
6. Pregunta
6. Una sobreviviente de violación se presenta 2 meses después del incidente. Debe preguntar por signos y síntomas de las ITS y, si es posible, hacer pruebas de las ITS más comunes.
CorrectoIncorrecto -
Pregunta 7 de 14
7. Pregunta
7. Para documentar la posición de las heridas en la zona genital de una sobreviviente, puede utilizar como referencia los puntos cardinales como en una brújula (por ejemplo: norte, sur, este, oeste)
CorrectoIncorrecto -
Pregunta 8 de 14
8. Pregunta
8. La razón principal para realizar un reconocimiento físico es determinar si la sobreviviente está en riesgo de contraer VIH.
CorrectoIncorrecto -
Pregunta 9 de 14
9. Pregunta
9. Si una sobreviviente de violencia sexual ha tenido un orgasmo durante la violación, eso significa que él o ella consintió la violencia sexual.
CorrectoIncorrecto -
Pregunta 10 de 14
10. Pregunta
10. Ve a una sobreviviente de violencia sexual aproximadamente dos días después de la agresión. Ella informa que le introdujeron un objeto contundente profunda y repetidamente en la vagina. Es muy posible que sea necesario una revisión bimanual.
CorrectoIncorrecto -
Pregunta 11 de 14
11. Pregunta
11. Al examinar a las sobrevivientes de violencia sexual, a menudo no observará indicios obvios de traumatismo.
CorrectoIncorrecto -
Pregunta 12 de 14
12. Pregunta
12. Debe hacer una prueba de VIH en una sobreviviente de violación
CorrectoIncorrecto -
Pregunta 13 de 14
13. Pregunta
13. Una mujer de 30 años llega al centro de salud y dice que anoche sufrió una agresión sexual. Dice que fue abofeteada y estrangulada por el hombre que la violó. Mientras realiza el reconocimiento físico ¿qué otras cosas en particular debe buscar?
CorrectoIncorrecto -
Pregunta 14 de 14
14. Pregunta
14. Observa que una sobreviviente de violencia sexual respira rápida y superficialmente. Cuando se le pregunta, dice que tiene dificultad para tragar. Esto es 10 horas después del incidente. El mejor procedimiento a seguir es:
CorrectoIncorrecto
6. Tratamiento Clínico
Estudio de Caso
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
Acciones de prevención
El tratamiento dependerá de cuánto tiempo después del incidente la sobreviviente acuda al servicio de salud. Podrá hacer más por aquellas sobrevivientes que se presenten en el centro de salud dentro de las 72 horas (3 días) desde el incidente.
Para casos donde la sobreviviente se presenta dentro de las 72 horas desde el incidente, puede ser posible:
- Tratar lesiones físicas (incluido el tétanos).
- Prevenir el Tétanos.
- Prevenir el embarazo.
- Prevenir el VIH.
- Prevenir las infecciones de transmisión sexual (ITS).
- Prevenir la hepatitis B.
- Prevenir la transmisión del VIH.
Embarazo: El embarazo puede prevenirse dentro de las 120 horas o 5 días posteriores al incidente.
ITS: Las ITS pueden tratarse presuntamente hasta pocas semanas tras el incidente.
Tratar las lesiones físicas y cuidar las heridas:
Para casos dentro de las 72 horas posteriores al incidente, cuidar las heridas:
- Limpiar las rasgaduras, cortes, abrasiones, eliminar la suciedad, heces y tejidos muertos o dañados.
- Decidir si alguna herida necesita sutura. Suturar las heridas limpias dentro de las 24 horas. Pasado este tiempo, tendrán que cicatrizar por segunda intención o sutura primaria retrasada.
- No suturar heridas muy sucias. Si existen grandes heridas contaminadas, considere administrar antibióticos y analgésicos apropiados.
Si hay roturas en la piel o la mucosa, se debe administrar profilaxis antitetánica a menos que la sobreviviente haya sido vacunada por completo. Use esta tabla para decidir si administrará toxoide tetánico (que da protección activa) o inmunoglobulina tetánica (que da protección pasiva), si está disponible.
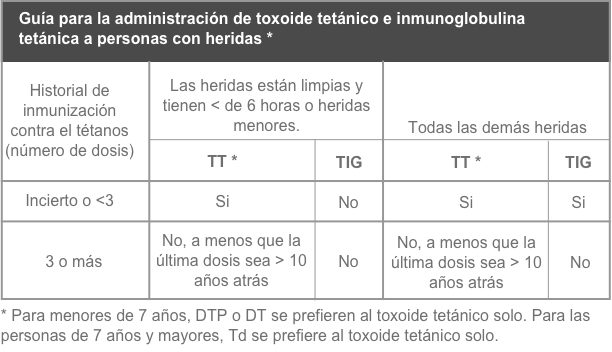
En el caso de que la vacuna y la inmunoglobulina se administren al mismo tiempo, es importante usar agujas y jeringuillas separadas y en diferentes sitios de administración. Se debe aconsejar a sobrevivientes que deben completar el programa de vacunación (segunda dosis a las 4 semanas, tercera dosis entre 6 meses y 1 año).
Prevención del embarazo producto de violencia sexual
Una mujer que ha sido agredida sexualmente debe recibir anticoncepción de emergencia (AE). Si se usa AE dentro de las 120 horas (5 días) después del incidente, puede ayudar a una mujer a evitar el embarazo, aunque es más efectivo de inmediato, dentro de los primeros 3 días (72 horas) después del incidente. Si está disponible, haga una prueba de embarazo para evaluar un embarazo preexistente. No se necesita una prueba de embarazo para proporcionar AE, pero puede ser útil para determinar si estaba embarazada antes del incidente de violencia sexual.
Datos sobre las píldoras anticonceptivas de emergencia
- Hay 3 esquemas* de píldoras anticonceptivas de emergencia.
- Las píldoras AE, los antibióticos para las ITS , la PEP y para el VIH se pueden tomar al mismo tiempo sin causar daño. La AE y los antibióticos se pueden tomar en diferentes momentos y junto con los alimentos, para reducir las náuseas.
- El AE no causa la interrupción de un embarazo existente. Simplemente evita que ocurra un posible embarazo. El AE funciona principalmente al detener la liberación de un óvulo.
- El AE puede causar náuseas. Si el vómito ocurre dentro de las 2 horas luego de tomar una dosis, repita la dosis. También se puede administrar un antiemético.
Tres esquemas farmacológicos AE:
- 1,5 mg de levonorgestrel, dosis única.
- Dos dosis de 100 microgramos de etinilestradiol más 0,5 mg de levonorgestrel tomadas con 12 horas de diferencia (esquema de Yuzpe).
- 30 mg de acetato de ulipristal.
Asesoramiento para prevención de embarazo
El uso de anticonceptivos de emergencia es una elección personal que solo ella puede tomar. Es importante ofrecer información a la sobreviviente sobre:
- Riesgo de embarazo
Si ha estado usando adecuadamente un método anticonceptivo eficaz (píldoras, inyectables, implantes, DIU), no es probable que quede embarazada como resultado de una violación. Si su último período menstrual comenzó dentro de los 7 días posteriores a la agresión, tampoco es probable que quede embarazada. - Efectividad
La AE puede ayudar a evitar el embarazo, pero no es 100% efectiva. Si su próximo período menstrual se retrasa más de 1 semana, debe regresar para una prueba de embarazo. - Embarazo preexistente
Si tuvo relaciones sexuales sin protección desde su último período menstrual, es posible que ya esté embarazada. Una prueba de embarazo puede confirmar si estaba embarazada antes de la violación. Si este es el caso, las píldoras anticonceptivas de emergencia no funcionarán, pero no dañarán el embarazo. - Prevención de futuros embarazos
Las píldoras anticonceptivas de emergencia no previenen el embarazo la próxima vez que tenga relaciones sexuales. Proporcione preservativos a la sobreviviente y derive a servicios de planificación familiar, si lo desea. - Sobrevivientes infantiles
Si la sobreviviente es una niña que se acerca o alcanza la menarquia, se pueden administrar AE para prevenir el embarazo.
Tomar pastillas de AE:
- Debe tomar las píldoras de AE lo antes posible, ya que se vuelven menos efectivas cada día que pasa.
- Las píldoras anticonceptivas de emergencia, los antibióticos para las ITS y la PEP para la prevención del VIH se pueden tomar al mismo tiempo sin causar daño.
- Se pueden tomar AE y antibióticos en diferentes momentos y junto con los alimentos para reducir las náuseas, y se puede administrar un tratamiento anti vómito para prevenir las náuseas y los vómitos.
- Si vomita dentro de las 2 horas después de tomar las píldoras de AE, debe regresar para recibir otra dosis lo antes posible. Si está tomando píldoras combinadas puede tomar medicamentos (clorhidrato de meclizina) de 30 minutos a 1 hora antes de las píldoras de AE para reducir las náuseas.
- Es posible que tenga manchas o sangrado algunos días después de tomar las píldoras de AE.
- Si tuvo otras relaciones sexuales sin protección desde su último período menstrual, es posible que ya esté embarazada. Las píldoras AE no funcionarán, pero no dañarán el embarazo.
- Debería regresar si el próximo período menstrual se retrasa más de 1 semana.
DIU de cobre de emergencia:
Si la sobreviviente se presenta dentro de los primeros 5 días(*) después del incidente de violencia sexual (72 horas), la inserción de un DIU de cobre es un método eficaz de anticoncepción de emergencia. El uso del DIU evitará más del 99% de los embarazos posteriores. Un proveedor calificado debe asesorar a la sobreviviente y colocar el DIU. El proveedor de salud debe asegurar que la sobreviviente cumpla con los criterios médicos de elegibilidad para el DIU. Si se coloca un DIU, asegúrese de administrar un tratamiento completo contra las ITS.
* Y si no hubo ningún acto sexual anterior sin protección en ese ciclo menstrual
CONSEJO
A las mujeres se les debe ofrecer asesoramiento sobre este servicio para llegar a una decisión informada.
El DIU puede extraerse en el momento del próximo período menstrual de la mujer o dejarse en su lugar para una contracepción futura.
Enlace: Ver Anexo 11 protocolos para la anticoncepción de emergencia.
Prevención o manejo del embarazo
Si una sobreviviente llega dentro de las 120 horas posteriores al incidente, se puede ofrecer anticoncepción de emergencia (consulte el tratamiento antes de las 72 horas). Si una mujer se presenta después de 120 horas, la anticoncepción de emergencia ya no funcionará. Es probable que las mujeres sobrevivientes de violencia sexual estén muy preocupadas por la posibilidad de quedar embarazadas como resultado de la violación. Se necesita apoyo emocional e información clara para asegurar que entiendan las opciones disponibles si quedan embarazadas.
- Opciones: Todas las opciones disponibles legalmente deben discutirse con la mujer, independientemente de las creencias individuales de quienes orientan, el personal médico u otras personas involucradas, para permitirle tomar una decisión informada.
- Adopción y acogida: Puede haber servicios de adopción o de acogida en su área. Descubra qué servicios están disponibles y brinde esta información a la sobreviviente.
- Aborto: En muchos países, la ley permite la interrupción de un embarazo resultante de una violación. Además, la interpretación local de las leyes de aborto en relación con la salud mental y física de la mujer puede permitir la interrupción del embarazo si es el resultado de una violación. Averigüe si este es el caso en su entorno. Determine si hay servicios de aborto seguro disponibles para que pueda derivar a las sobrevivientes a este servicio donde sea legal y si así lo desean.
Donde no haya servicios disponibles de aborto, las mujeres con un embarazo no deseado pueden presentarse a los servicios de salud después de un aborto no seguro. Estas mujeres deben tener acceso a atención posterior al aborto, incluido el tratamiento de emergencia de las complicaciones del aborto, el asesoramiento sobre la planificación familiar/anticoncepción y los enlaces a los servicios de salud reproductiva.
Manual de práctica clínica para un aborto seguro (OMS-OPS 2014). - Niños, niñas que son producto de violencia sexual: Niños y niñas que nacen como resultado de una violación pueden estar expuestos al maltrato e incluso el abandono por sus madres y familias. Deben ser monitoreados/as de cerca y se debe ofrecer apoyo a la madre. Es importante asegurarse de que la familia y la comunidad no estigmaticen ni al niño/a ni a la madre. La colocación en acogida y, más tarde, la adopción debe considerarse si el niño/a es rechazado/a, descuidado/a o maltratado/a.
Prevenir el VIH
La profilaxis posterior a la exposición (PEP) para prevenir el VIH debe iniciarse lo antes posible hasta 72 horas después de una posible exposición al VIH. La PEP puede reducir las posibilidades de contraer el VIH, pero no es 100% efectiva.
La PEP deberá tomarse una o dos veces al día (según el esquema) 8 o 28 días. La elección de los medicamentos para la PEP debe basarse en pautas nacionales.
- Asesoramiento PEP
La adhesión es un elemento importante para proporcionar PEP. Converse sobre los siguientes puntos al aconsejar a la sobreviviente sobre PEP.- Riesgo de VIH
El riesgo de transmisión del VIH puede ser elevado si la sobreviviente estuvo expuesta a fluidos corporales potencialmente infectados (semen, sangre) a través de relaciones sexuales vaginales, anales u orales, o por contacto con piel o mucosa rotas. - Adhesión
Explique a la sobreviviente que el ciclo de 28 días es esencial. Si una sobreviviente ha olvidado tomar una dosis dentro de las 12 horas (para un esquema de una vez al día) o dentro de las 6 horas (para un esquema de dos veces al día), debe tomar la dosis olvidada inmediatamente.
Para evitar omitir dosis, puede ser útil tomar la dosis prescrita a la misma hora cada día o programar un recordatorio. - Efectos Secundarios
Alrededor de la mitad de las personas que toman PEP tienen efectos secundarios, como náuseas, cansancio y dolores de cabeza. Para la mayoría de las personas, los efectos secundarios disminuyen en unos pocos días. Es importante que la sobreviviente tome el ciclo completo. - Pruebas de VIH
Ofrecer asesoramiento y pruebas de VIH en la consulta inicial. Solo haga una prueba de VIH si la sobreviviente consciente y si están disponibles. En el caso de un resultado positivo de la prueba, remítase al tratamiento y cuidados de VIH. - Información
Se recomienda la prueba del VIH, pero no es una condición previa para recibir PEP. Vuelva a hacer la prueba a los 3 o 6 meses, si la sobreviviente lo consiente.
- Riesgo de VIH
- PEP y pruebas de VIH
A todas las sobrevivientes se les debe ofrecer asesoramiento y pruebas de VIH. La prueba del VIH no es obligatoria. A las sobrevivientes que busquen atención médica dentro de las 72 horas posteriores al incidente de violencia sexual y no se sepa si son VIH positivas, se les debe ofrecer PEP si así lo indica la evaluación de riesgos, incluso si no pueden o no quieren someterse a pruebas de VIH.
No se espera que el corto período en el que se administra el tratamiento con PEP dañe a alguien con un estado de VIH desconocido que en realidad es VIH positivo. La administración de PEP nunca debe condicionarse a que la persona acepte hacerse una prueba de VIH. - Consideraciones PEP
Las consideraciones sobre el uso de PEP se incluyen en estas áreas:- Estado del VIH
Si bien no se espera que el ciclo corto de PEP cause daño a alguien con estado de VIH desconocido que en realidad sea VIH positivo, a los sobrevivientes que se sabe que son VIH positivos no se les debe ofrecer PEP. Aunque no es probable que la PEP cause daño, no se espera ningún beneficio y existe la posibilidad de crear una resistencia a corto plazo. Las personas que se sabe que son VIH positivas deben ser orientadas adecuadamente y derivadas a programas especiales para personas que viven con VIH (PVVIH), como atención domiciliaria, alimentación complementaria, tratamiento de infecciones oportunistas y TAR si es necesario. - Embarazo
Se recomienda un esquema de tres medicamentos para mujeres embarazadas. Si bien el dolutegravir (DTG) parece ser seguro durante el embarazo, existe la preocupación de que la exposición a DTG en el período de pre concepción pueda estar asociada a defectos del tubo neural. Esta preocupación debe equilibrarse con la mejor eficacia y tolerabilidad del fármaco en general. Efavirenz es una alternativa segura y eficaz para las mujeres durante el embarazo, aunque los efectos secundarios pueden afectar las tasas de finalización. - Análisis de sangre rutinario
Por lo general, no se requieren análisis de sangre para el control de la toxicidad y solo deben realizarse si lo indica la condición clínica de la sobreviviente. - Suministro de medicamentos
Las sobrevivientes deben recibir un suministro completo de 28 días en la primera consulta. - Información
La prevención de la transmisión del VIH después de una violación no es lo mismo que el tratamiento proporcionado a los pacientes con SIDA.
- Estado del VIH
CONSEJO
Antes de comenzar, asegúrese de que el personal conozca las indicaciones para PEP y cómo aconsejar a las sobrevivientes sobre este tema o haga una lista de nombres y direcciones de proveedores para derivar.
PEP para sobrevivientes de violencia sexual no está disponible en algunos contextos. También se puede pedir como parte de los kits de salud de emergencia interinstitucionales y kits de salud reproductiva.
Prevenir y tratar las infecciones de transmisión sexual (ITS)
Las mujeres que han sido agredidas sexualmente deben recibir antibióticos para tratar la clamidia, la gonorrea y la sífilis de manera preventiva.
Ofrezca tratamiento de ITS en su primer encuentro con la mujer.
Dar tratamiento preventivo para ITS basado en protocolos nacionales.
Tratamiento preventivo para ITS: Ceftriaxona 250 mg en dosis única intramuscular (para gonorrea) más azitromicina 1 g en dosis única (para infección por clamidiosis y sífilis en incubación).
Si la inyección no es posible, reemplace la ceftriaxona por cefixima (dosis única de 400 mg).
Información: Debido a la resistencia emergente a los antimicrobianos, el tratamiento para las ITS debe basarse en patrones nacionales de susceptibilidad, particularmente para la gonorrea. Se ha informado sobre la resistencia a la azitromicina en la sífilis. Por lo tanto, pídale a la sobreviviente que se haga una prueba rápida de sífilis pasado un mes.
El virus de la hepatitis B puede transmitirse sexualmente. Por lo tanto, las sobrevivientes de violencia sexual deben recibir inmunización contra la hepatitis B, particularmente en entornos de alta prevalencia.
- Pregunte sobre cualquier vacuna previa contra la hepatitis B. Responda de acuerdo con la tabla.
- I2 esto es incierto, prueba Brst i2 posible. I2 ya es inmune (presencia de 2 anticuerpos contra la hepatitis B en el suero), no se necesita más vacunación. La prueba I2 no es posible, vacunar.
- Use el calendario de vacunación, dosis e inmunización de tipo o2 que se usa en su área.
- Se puede usar una vacuna sin inmunoglobulina contra la hepatitis B (HBIG).
- Administre la vacuna por vía intramuscular en la zona deltoidea del brazo.
Vacuna previa: En los países donde los programas de inmunización infantil usan habitualmente la vacuna contra la hepatitis B, una sobreviviente puede ya estar vacunada por completo. Si la tarjeta de vacunación lo confirma, no se necesitan dosis adicionales de la vacuna contra la hepatitis B.
Administre la vacuna: Si es posible, las sobrevivientes de violación deben recibir la vacuna contra la hepatitis B dentro de los 14 días posteriores al incidente. El calendario habitual de vacunación es a los 0, 1 y 6 meses. Sin embargo, esto puede diferir para diferentes productos y configuraciones. Administre la vacuna mediante inyección intramuscular en el músculo deltoides (adultos) o el muslo anterolateral (bebés y niños). No inyecte en el glúteo porque es menos efectivo. La vacuna es segura para mujeres embarazadas y para personas que tienen infección crónica o previa por VHB. Se puede administrar al mismo tiempo que la vacuna contra el tétanos.
¿Ya se ha vacunado contra la hepatitis B?
Estado de vacunación
Pautas de tratamiento
No, nunca vacunada contra hepatitis B.
- 1ª dosis de vacuna: en la primera consulta.
- 2ª dosis: 1-2 meses después de la primera dosis (o en la consulta de 3 meses si no se realiza antes).
- 3ª dosis 4-6 meses después de la primera dosis
Comenzó, pero aún no ha completado una serie de vacunas contra la hepatitis B.
Completar la serie según lo programado.
Sí, serie de vacunas contra la hepatitis B completas.
No es necesario volver a vacunar.
Autocuidado
Autocuidado de lesiones
Enseñe a la mujer cómo cuidar las lesiones.
Describa los signos y síntomas de infección en la herida (caliente, roja, dolorosa o inflamada, con sangre o pus, mal olor, con fiebre). Pídale que regrese o que vea a otro proveedor de atención médica si aparecen estos signos y síntomas.
Explique la importancia de completar el ciclo de cualquier medicamento administrado, en particular los antibióticos. Explique cualquier efecto secundario probable y qué hacer al respecto.
Autocuidado de ITS
Comente los signos y síntomas de las ITS, incluido el VIH. Aconseje a la sobreviviente que regrese para recibir tratamiento si tiene cualquier signo o síntoma.
Pídale que evite las relaciones sexuales hasta que todos los tratamientos o profilaxis para ITS hayan terminado. Aliente a la sobreviviente a usar preservativos durante las relaciones sexuales al menos hasta que se haya determinado su estado de ITS y VIH en la consulta de 3 o 6 meses.
Discuta estrategias para evitar las relaciones sexuales o solicitar preservativos, reconociendo que puede estar en riesgo de violencia por este motivo.
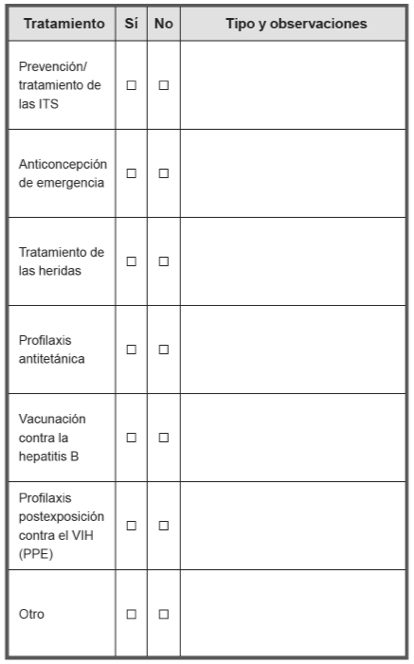
Registre cualquier tratamiento que prescriba a su paciente:
TRATAMIENTOS PRESCRITOS
Tratamiento
Si
No
Tipo y comentarios
Prevención de ITS y tratamiento
Contracepción de emergencia
Tratamiento de heridas
Profilaxis antitetánica
Profilaxis post-exposición para VIH
Otro
Tabla resumen de tratamientos por tipo de afección:
Para prevenir
Dar tratamiento
Embarazo
- Levonorgestrel 1.5 mg dosis única, o
- Etinilestradiol 100 microgramos, más levonorgestrel 500 microgramos dos dosis separadas por 12 horas (regimiento de Yuzpe), o
- DIU de cobre, o acetato de ulipristal 30 mg
Clamidia, gonorreo o sífilis
- Ceftriaxona 250 mg dosis única intramuscular (para gonorrea) más azitromicina 1 g dosis única (para la infección por clamidiosisy la sífilis en período de incubación) o
- Cefixime 400 mg dosis única para (gonorrea) más azitromicina 1 g dosis única (para infección por clamidiosiso sífilis en período de incubación).
VIH
- Tenofovir 300 mg o
- Lamivudina 300 mg, más 50 mg de dolutegravir
- ATV / r, DRV / r, LPV / r y RAL pueden considerarse como tres opciones alternativas de medicamentos para PEP
Cuidados de las heridas
- Limpiar y vendar las heridas.
- Paracetamol 500 mg.
- Vacunación contra el tétanos.
Tricomonas
- Metronidazol 2 g dosis única, o
- Metronidazol 1 g, dos veces, separadas por 12 horas.
- Estos tratamientos están contraindicados en el primer trimestre del embarazo.
7. Mejorar la seguridad y derivar
Estudio de Caso
Alicia le brinda opciones a Helena para mejorar la seguridad y derivación para apoyo psicológico y/o servicios policiales.
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
Este paso para el manejo clínico de las sobrevivientes de violencia sexual consiste en realizar las dos últimas actividades del modelo ANIMA o el apoyo de primera línea: Mejorar la seguridad y Derivar para apoyo adicional.
Es importante tratar de comprender los riesgos inmediatos para una sobreviviente y ayudarla a hacer un plan para mejorar su seguridad. Una sobreviviente de agresión sexual a menudo conoce a la persona que la agredió. Incluso cuando el perpetrador es desconocido, la sobreviviente puede enfrentarse a riesgos relacionados con su familia o comunidad.
Pregúntele a la sobreviviente si tiene un lugar a donde ir y si no lo tiene, se deben hacer esfuerzos para encontrarle uno.
Para la derivación se debe implementar un sistema de referencia integrado y coordinado lo antes posible.
Una vez que se aborden los problemas de seguridad, asegúrese de que la sobreviviente sea derivada a otros servicios si así lo desea, tales como servicios especializados, la policía, asesoría legal o grupos de apoyo, de acuerdo con las vías establecidas de referencia y de acuerdo con sus necesidades y deseos. Las sobrevivientes pueden enfrentarse a numerosos problemas, como el estigma, el aislamiento y el rechazo familiar que requieren atención de múltiples sectores y servicios.
Es importante mantener una lista actualizada de todos los servicios y contactos para derivar y para informar a las sobrevivientes de los servicios disponibles.
Cuando tenga el primer contacto con una sobreviviente de violencia sexual, ofrézcale apoyo para su bienestar psicológico y social. Sin embargo, la sobreviviente puede querer o no apoyo. Asegúrese de respetar las necesidades y deseos que manifieste.
En su contexto puede haber un grupo de trabajo o subgrupo de Violencia Basada en Género (VBG) que ya esté desarrollando una red de referencia para conectar a las sobrevivientes con los servicios. Puede contactarlos para identificar oportunidades para vincular a las sobrevivientes con apoyo psicosocial, policía, asistencia legal u otro tipo de servicios.
8. Prestar cuidados de salud mental a sobrevivientes

El papel del personal de salud no termina con el reconocimiento físico. La atención médica para sobrevivientes de violencia sexual incluye evaluar el estado de salud mental y proporcionar apoyo psicosocial básico y, si es necesario, derivar a la sobreviviente a otros servicios para abordar problemas psicológicos, como trastornos mentales comunes, abuso de sustancias y comportamientos de riesgo.
Aunque los síntomas relacionados con el trauma pueden no ocurrir, o pueden desaparecer con el tiempo, a todas las sobrevivientes se les debe ofrecer una referencia de apoyo psicosocial o de violencia basada en género.
La violencia sexual es uno de los estresores más graves que las mujeres pueden sufrir en su vida y puede tener numerosas consecuencias sociales y psicológicas.
Las reacciones de angustia son comunes después de la violencia. Estas reacciones pueden ser abrumadoras, pero son normales y a menudo temporales. La mayoría de las mujeres se recuperan, especialmente si sienten seguridad y reciben apoyo emocional de parte de las personas en las que confían.
Las reacciones normales de angustia psicológica pueden incluir miedo, tristeza, ira, sentirse aturdida o adormecida, sentimientos de culpa y vergüenza, pesadillas, problemas para dormir, así como aislamiento social y retraimiento.
Los efectos secundarios más serios incluyen depresión, pensamientos suicidas y autolesiones, trastorno de estrés postraumático (TEPT) y molestias físicas sin explicación médica.
Algunos signos y síntomas psicológicos y emocionales que puede presentar una sobreviviente de violencia pueden ser:
- emociones incontrolables, como miedo, ira, ansiedad.
- pesadillas.
- pensamientos o intentos suicidas.
- entumecimiento.
- abuso de sustancias.
- disfunción sexual.
- molestias somáticas sin explicación médica.
- aislamiento social.
Dígale a la sobreviviente que sabe que ha vivido un incidente físico y emocional grave. Explíquele las consecuencias psicológicas, emocionales, sociales y físicas que puede tener. Explíquele que es común sufrir fuertes emociones negativas o entumecimiento, pero que en la mayoría de las personas pasarán con el tiempo.
También es probable que las sobrevivientes experimenten sentimientos de culpa: En la mayoría de las culturas, hay una tendencia a culpar a la sobreviviente en casos de violencia sexual. La sobreviviente puede incluso culparse a sí misma.
Si la sobreviviente expresa culpa o vergüenza, explíquele suavemente que la violencia basada en género nunca es culpa de la sobreviviente. Asegúrele que no se merecía ser violada, que el incidente no fue su culpa, y que no fue causado por su comportamiento o forma de vestir. No haga juicios morales sobre la sobreviviente. Asegúrese de que sus expresiones faciales y su lenguaje corporal no indiquen juicios negativos sobre ella, como la culpa, la incredulidad o el asco.
El orgasmo involuntario puede ocurrir durante la violación. Esto a menudo puede dejar al sobreviviente con sentimientos de culpa. Asegúrele que si esto ocurrió, fue una reacción fisiológica más allá del control de la sobreviviente.
Es importante recordar la información: Es probable que las sobrevivientes atendidas en un centro de salud poco después de la violencia sexual estén extremadamente angustiadas y tal vez no recuerden la información proporcionada en ese momento. Por lo tanto, es importante repetir la información durante las consultas de seguimiento. También es útil preparar información estándar por escrito y ofrecerle a la sobreviviente una copia antes de que abandone el centro de salud, si es seguro hacerlo. Si la sobreviviente no sabe leer, el personal sanitario debe informarle que tener el documento puede permitir que otros sepan lo que sucedió. Explique claramente a la sobreviviente la información que está en el papel, incluso léala si es necesario.
Aplicar las técnicas de reducción del estrés se pueden usar para controlar el estrés y la ansiedad. Asegúrese de demostrar y practicar junto con ella durante la sesión. Anímela a que las practique en casa cuando se sienta estresada.
El Manual Clínico para la atención de salud para mujeres que han sufrido violencia sexual o de pareja y el documento Clinical Management of Survivors of Rape A guide to the development of protocols for use in refugee and internally displaced person situations (disponible en inglés) tiene instrucciones y técnicas de respiración lenta.
Buenas prácticas en la región:
Perú ha desarrollado una guía técnica para el cuidado de la salud mental en el contexto de COVID-19, en la que la violencia hacia las mujeres transversaliza todo el documento y se enfatiza en la necesidad de respuestas integrales y articuladas. En esta guía enfatiza la necesidad de respuestas coordinadas entre salud mental, salud sexual y reproductiva, servicios legales y otros servicios institucionales y de la comunidad.
Puede conocer más de esta experiencia en los siguientes enlaces:
- Guía Técnica para el cuidado de la salud mental de la población afectada, familias y comunidad en el contexto del COVID19”: https://bit.ly/3q5ui65
Versión amigable: https://bit.ly/3xsan3M - “Norma Técnica de Salud para el Cuidado Integral a Mujeres e. Integrantes del Grupo Familiar Afectados por Violencia Sexual”. https://bit.ly/3wBIuGx
Versión amigable: https://bit.ly/3xzVGMh - “Directiva Sanitaria Nº 114MINSA-2020-DIGIESP, Directiva Sanitaria para la estandarización de los parámetros técnicos para la evaluación de la afectación psicológica en casos de violencia contra las mujeres e integrantes del grupo familiar”. https://bit.ly/3xuo5TP
En el contexto de pandemia de COVID-19, en varios países se han fortalecido líneas de atención de salud mental y se han habilitado nuevos medios de comunicación virtuales, en estos espacios es fundamental contar con personal sensibilizado y capacitado en los protocolos, rutas de atención y derivación en casos de violencia de género.
9. Brindar seguimiento de cuidados a sobrevivientes
Estudio de Caso
Alicia y Helena están hablando sobre el seguimiento de los cuidados.
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
Las consultas de seguimiento son importantes para garantizar que el tratamiento se está cumpliendo, las lesiones están sanando y evaluar el estado emocional y mental de la sobreviviente
Hay 4 consultas de seguimiento recomendadas para sobrevivientes de violencia sexual
Consulta de seguimiento a los seis días:
- Comprobar que si hubo lesiones estén sanando.
- Prueba de embarazo. Si está embarazada, explique y comente con ella sus opciones y en caso de que el aborto sea legal y así lo decida refiera al servicio de aborto seguro.
- Evalúe la profilaxis posterior a la exposición, tanto los efectos secundarios como la adhesión a la PEP.
- Verifique que la sobreviviente haya tomado el ciclo completo de cualquier medicamento administrado para las infecciones de transmisión sexual (ITS).
- Continuar con el apoyo de primera línea, ANIMA y evaluar el estado mental y emocional.
Consulta de seguimiento al mes:
- Administre una segunda vacuna contra la hepatitis, si es necesario.
- Prueba de sífilis, gonorrea, clamidiosis y tricomoniasis (si está disponible), incluso si se proporcionó tratamiento preventivo.
- Pregunte a la sobreviviente sobre los síntomas de las ITS y examine si hay lesiones genitales u otros síntomas de ITS.
- Continuar con el apoyo de primera línea, ANIMA y evaluar el estado mental y emocional. Derivar o tratar según sea necesario.
Consulta de seguimiento a los tres meses:
- Ofrecer asesoramiento y pruebas de VIH.
- Si hay pruebas de laboratorio disponibles, volver a hacer prueba de sífilis.
- Si no se administró un tratamiento preventivo para las ITS, evalúe ITS y trátelas según corresponda.
- Continuar con el apoyo de primera línea y evaluar el estado mental y emocional. Derivar o tratar según sea necesario.
Consulta de seguimiento a los seis meses:
- Ofrecer pruebas de VIH y asesoramiento si no se ha realizado antes.
- Dar la tercera dosis de la vacuna contra la hepatitis, si es necesario.
- Evaluar las ITS y tratarlas según corresponda.
- Continuar con el apoyo de primera línea y evaluar el estado mental y emocional. Derivar o tratar según sea necesario.
PREGUNTA DE COMPRENSIÓN
Seleccione todas las respuestas que correspondan. Luego seleccione “Comprobar” para verificar su respuesta
Resumen del Cuestionario
0 of 1 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 1 Preguntas respondidas correctamente
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
- Sin categorizar 0%
- 1
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 1
1. Pregunta
¿Qué elementos deberían formar parte del seguimiento de los cuidados de Helena al mes?
Puede referirse a su caso y tratamiento si es necesario.CorrectoIncorrecto
10. Reunir evidencia forense
Estudio de Caso
Cuando Helena llegó por primera vez a la clínica después de haber sido violada, Alicia le habló sobre los siguientes pasos del examen y la recolección de evidencia forense.
Seleccione Reproducir para ver el video. Seleccione «CC» para activar subtítulos de texto.
El objetivo principal del reconocimiento de una sobreviviente de violencia sexual es determinar qué atención médica se debe proporcionar.
También se puede recoger evidencia forense para ayudar a la sobreviviente a buscar reparación legal. La sobreviviente elige si desea o no que se recoja evidencia. Respete su elección.
Si está recogiendo pruebas, debe hacerlo a medida que realiza el reconocimiento físico.
En este proceso es muy importante en todo momento proteger la intimidad de las víctimas y sobrevivientes en cuanto al reconocimiento y sus resultados. Recuerde que es ella quien tiene el control de la situación y el derecho a limitar o poner fin al reconocimiento en cualquier momento. Este proceso es invasivo y nada agradable para la víctima o sobreviviente de violencia por lo cual es fundamental ir explicando todos los pasos y mantener una actitud respetuosa y sensible.
Se debe prestar especial atención a los requisitos y la capacidad del sistema de justicia penal local, y la capacidad local de analizar muestras para determinar si se debe o no realizar un reconocimiento físico a una sobreviviente o qué evidencia se debe recoger. Conocer las normativas y exigencias locales es importante para no invalidar la recolección de las muestras ante un eventual proceso legal.
Consideraciones a tomar en cuenta:
- ¿Es el momento apropiado?
- ¿Se ha obtenido el consentimiento?
- ¿Se puede mantener la cadena de custodia de la evidencia?
Un reconocimiento forense tiene como objetivo recoger evidencia que pueda ayudar a probar o refutar una conexión entre individuos, objetos o lugares. Busca aportar elementos materiales probatorios y evidencias físicas debidamente contextualizadas y analizadas, que en conjunto con las demás pruebas, faciliten el proceso legal y brinden el apoyo y la orientación que una víctima y su familia requieran para el restablecimiento de sus derechos.
El objetivo de reunir evidencia forense es:
- Confirmar que hubo actividad sexual recientemente: Por ejemplo, si hay esperma o lesión en la vagina o el recto.
- Mostrar si se utilizó fuerza o coacción: Registrar hematomas o marcas.
- Posiblemente identificar al agresor: En situaciones donde la prueba de ADN es posible.
- Corroborar la historia de la sobreviviente: Registrar marcas, heridas.
Registrar lesiones y recoger muestras lo antes posible después del incidente puede ayudar a respaldar la historia de la sobreviviente y puede ayudar a identificar a los perpetradores.
Siempre que sea posible, se debe recolectar la evidencia forense durante el reconocimiento médico para que la sobreviviente no tenga que someterse a múltiples reconocimientos.
Recurso: Ejemplo de Formulario de Anamnesis y reconocimiento físico
https://drive.google.com/file/d/1bxRTM0QRzbBG_JZmtUsRshJt5CiWKrgk/view
EJERCICIO
Resumen del Cuestionario
0 of 1 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 1 Preguntas respondidas correctamente
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
- Sin categorizar 0%
- 1
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 1
1. Pregunta
Una sobreviviente llega al servicio de salud y le cuenta al médico/a sobre la agresión sexual que sufrió 8 horas después de que ocurriera. Ella dice que quiere llevar su caso a la policía y acepta que se recojan pruebas.
Seleccione los elementos que cree que podrían recogerse como evidencia en el sobre
CorrectoIncorrecto
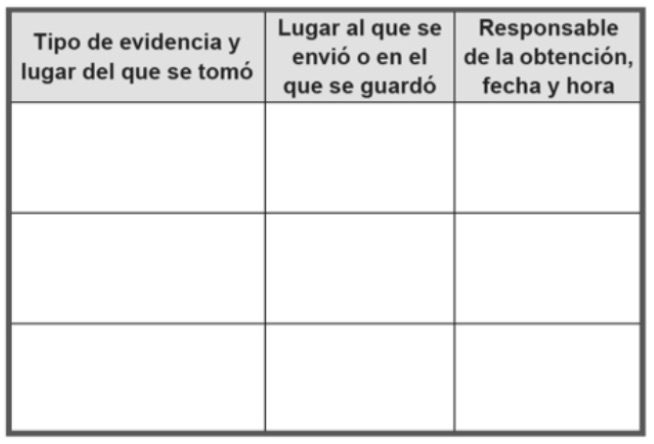
Para registrar el caso, considere las siguientes elementos:
- Historial
Registre con precisión y en las propias palabras de la sobreviviente. - Lesiones
Registre todas las lesiones de manera clara y sistemática, utilizando terminología estándar y describiendo las características de las heridas. Registre sus hallazgos en pictogramas. El personal de la salud que no ha sido capacitado en interpretación de lesiones deben limitar su función a describir las lesiones con el mayor detalle posible, sin especular sobre la causa, ya que esto puede tener consecuencias evidentes para la sobreviviente y el atacante acusado. - Muestras
Guarde muestras de ropa dañada (si puede otorgue a la sobreviviente ropa de reemplazo) y restos extraños presentes en su ropa o cuerpo, lo que puede respaldar su historia.
Si hay un microscopio disponible, un o una profesional sanitario capacitado/a o personal de laboratorio pueden examinar los portaobjetos de montaje húmedo en muestras tomadas de la vagina, el ano o la boca para detectar la presencia de espermatozoides. Anote cualquier muestra recogida como prueba. - Hallazgos
Registre la entrevista y sus hallazgos durante el reconocimiento de manera clara, completa, objetiva y sin prejuicios. Registre sus hallazgos sin establecer conclusiones sobre la situación de violencia sexual, no es su responsabilidad hacer una determinación legal sobre si una mujer ha sido agredida sexualmente o no. Tenga en cuenta que en muchos casos de violencia sexual, no hay signos físicos ni hallazgos clínicos.
INFORMACIÓN
El historial médico es parte del registro legal y puede presentarse como evidencia (con el consentimiento de la sobreviviente) si el caso llega a los tribunales.
CONSEJO
Asegúrese de almacenar evidencia forense de manera confidencial y segura.
Si ofrece ropa de reemplazo, asegúrese de que no sea la misma ropa para todas las sobrevivientes que reciben atención en sus instalaciones. Si lo hace, las personas podrán identificar a las sobrevivientes de violencia sexual por su ropa.
Use estas 11 características para describir lesiones:
Clasificación: utilice la terminología aceptada siempre que sea posible (por ejemplo, abrasión, contusión, laceración, herida por incisión, disparo con arma de fuego).
Sitio: registre la posición anatómica de la o las herida/s, utilizando como referencia el reloj para marcar la ubicación.
Tamaño: mida las dimensiones de la o las heridas.
Forma: describa la forma de la o las heridas (por ejemplo: lineal, curva, irregular).
Alrededores: observe la condición de los tejidos circundantes o cercanos (por ejemplo: hematomas, inflamación).
Color: observe y anote el color, especialmente al describir hematomas.
Curso: comente sobre la dirección aparente de la fuerza aplicada (por ejemplo: en abrasiones).
Contenido: observe la presencia de cualquier material extraño en la herida (por ejemplo: suciedad o vidrio).
Antigüedad: comentar cualquier evidencia de cicatrización. Tenga en cuenta que es imposible identificar con precisión la edad de una lesión, y se requiere una gran precaución al comentar sobre este aspecto.
Contorno: describa las características de los bordes de las heridas, que pueden proporcionar una pista sobre las armas utilizadas.
Profundidad: Indique la profundidad de la(s) herida(s); puede ser una estimación.
INFORMACIÓN
En general la documentación debe ser hecha de esta manera y no con el uso de fotografías, las fotografías solo pueden ser usadas si se conoce que la mujer seguirá este caso en la justicia y las fotos han sido aceptadas como evidencia. Sin embargo es crítico, sea muy cuidadoso y discuta el uso de las fotos con la sobreviviente. Si la sobreviviente es identificada en una foto y existe una violación de la confidencialidad, puede haber implicaciones para la seguridad y el bienestar social de la mujer.
Puede recoger evidencia física de la sobreviviente del:
- ano, perineo y vulva
Inspeccione la piel alrededor del ano, el perineo y la vulva y, si se indica en el protocolo de reconocimiento y recogida de evidencia local, recoja muestras para análisis de ADN usando distintos hisopos de algodón humedecidos con agua estéril. - vagina y recto
Dependiendo del lugar de la penetración o del intento de penetración, examine la vagina o el recto.
Al hacer un reconocimiento vaginal:
- Lubrique el cuerpo con un espéculo con solución salina normal o agua limpia. Otros lubricantes pueden interferir con el análisis forense.
- Usando un hisopo con punta de algodón, recoja líquido del fórnix posterior para prueba de semen. Coloque una gota del líquido recogido en un portaobjetos, si es necesario con una gota de solución salina normal (montaje húmedo), y examinarlo bajo un microscopio en busca de esperma. Tenga en cuenta la movilidad de cualquier esperma. Aplique el líquido sobrante en un segundo portaobjetos y seque al aire ambos portaobjetos para un reconocimiento posterior, si esto es posible en su ubicación.
Al hacer un reconocimiento rectal:
- Si está indicado, obtenga muestras del recto con un hisopo con punta de algodón para prueba de semen.
Recoja muestras de ADN y fosfatasa ácida solo si está indicado en el protocolo de reconocimiento local. Si corresponde, proceda de la siguiente manera:
- Tome muestras del fórnix posterior y el canal endocervical, con hisopos con punta de algodón separados. Déjelos secar a temperatura ambiente.
- Recoja muestras separadas del cuello uterino y de la vagina o del análisis de fosfatasa ácida. Obtenga muestras del recto, si está indicado, para análisis de ADN y fosfatasa ácida.
- Resto del cuerpo
- Examine la ropa de la sobreviviente bajo una buena luz antes de que se desnude. Recoja los restos extraños en la ropa y la piel o en el cabello (por ejemplo, tierra, hojas, hierba, pelos extraños). No le pida que se descubra por completo.
- Examine primero la mitad superior del cuerpo, luego la mitad inferior, o proporcione una bata para que se cubra. Recoja prendas rotas y manchadas solo si puede darle ropa de reemplazo. Si no se puede recoger la ropa (por ejemplo, si la ropa de reemplazo no está disponible), describa la condición de la ropa.
- Recoja muestras para análisis de ADN de todos los lugares donde podría haber saliva o semen en la piel, con la ayuda de un hisopo de punta de algodón estéril, ligeramente humedecido con agua estéril si la piel está seca.
- El vello púbico de la sobreviviente puede ser peinado en busca de materiales extraños, como arena u hojas.
- Si la eyaculación tuvo lugar en la boca, tome muestras y frote la cavidad oral para examinar directamente en busca de semen y, si está indicado en el protocolo local, para análisis de ADN y fosfatasa ácida. Coloque un hisopo seco en los espacios entre los dientes y las encías de la mandíbula inferior, ya que el semen tiende a acumularse allí. Tome sangre y orina para las pruebas de toxicología si así se indica y forma parte del protocolo.
INFORMACIÓN
No utilice un espéculo para examinar o recoger evidencia de niñas prepúberes. Para obtener más información y orientación sobre el uso del espéculo, consulte el módulo de consideraciones especiales.
Es importante mantener la cadena de custodia de evidencia en todo momento para garantizar que la evidencia sea admisible en juicio. El término “cadena de custodia de evidencia” se refiere a la o las ubicaciones de las pruebas y quién tuvo acceso a ellas desde el momento en que se recogen hasta el momento en que se presentan en el tribunal. Mantener la cadena de custodia de evidencia ayuda a evitar el riesgo de manipulación de pruebas.
Mantener la cadena en la:
- recogida correcta de pruebas:
- Toda la ropa, paños, hisopos, gasas y otros objetos que se analicen deben secarse bien a temperatura ambiente y entregarse con documentos firmados en bolsas de papel (no de plástico). Se pueden analizar muestras de ADN muchos años después del incidente, siempre que el material esté bien seco.
- Las muestras de sangre y orina se pueden almacenar en el refrigerador durante 5 días. Para mantener las muestras más tiempo, deben almacenarse en un congelador. Siga las instrucciones del laboratorio local.
- etiquetado correcto:
Todas las muestras deben estar claramente etiquetadas con un código de identificación confidencial, NO se debe usar el nombre ni las iniciales de la sobreviviente. Además, se debe incluir la fecha, hora y tipo de muestra. La muestra se debe poner en un recipiente. - correcto almacenamiento y transporte:
Selle la bolsa o el recipiente con cinta de papel a través del cierre. Escriba el código de identificación y la fecha, firme sus iniciales en la cinta y la bolsa o recipiente para que si se abre la cinta, su firma se rompa en la cinta y quede claro que el sello se ha abierto. Almacene y transporte las muestras de manera que las conserve y se mantenga la cadena de custodia de la evidencia.
La entrega debe ser documentada con firmas de la persona responsable en el Formulario de anamnesis y reconocimiento.
INVESTIGACIONES REALIZADAS
Tipo y localización
Examinado / enviado al laboratorio
Resultado
EVIDENCIA EXTRAÍDA
Tipo y localización*
Enviado a / almacenado
Recogida por / fecha
* Especifique la evidencia recogida (por ejemplo, de una blusa, fluidos vaginales)
11. Certificado médico

La atención médica de una sobreviviente de violencia sexual puede incluir la preparación de un certificado médico que podría ser documentación útil en algunos lugares donde no existen certificados oficiales o formularios policiales. Es responsabilidad del personal de salud que examina a la sobreviviente saber cuáles son los requisitos legales y, si es relevante, asegurarse de que se complete dicho certificado o un formulario policial.
El certificado médico es un documento médico confidencial que el personal de salud debe entregar a la sobreviviente siempre que no configure un riesgo hacerlo. El certificado médico puede constituir un elemento de prueba y es a menudo la única evidencia material disponible, aparte de la propia historia de la sobreviviente.
El personal de salud debe guardar una copia del certificado médico bajo llave con el documento de la sobreviviente, para poder certificar la autenticidad del documento provisto por la sobreviviente ante un tribunal si se solicita.
Un certificado médico debe incluir al menos:
- Nombre completo y firma de la persona que realizó el reconocimiento.
- Nombre completo de la sobreviviente.
- Fecha y hora del reconocimiento.
- Un resumen de la narrativa de la sobreviviente sobre el incidente.
- Un resumen de las conclusiones del reconocimiento médico.
- Descripción de las muestras tomadas.
- Aporte una Conclusión.
Qué no hacer
Qué hacer
- No usar abreviaturas.
- No usar palabras como “.violación” o “virgen”.
- No deje espacios vacíos.
- No tache trozos del formulario.
- No declare “normal” o “no lesionado”.
- No se olvide de anotar su conclusión.
- Escribir de la manera más legible posible.
- Firmar en cada página.
- Completar en su propia letra.
- Describir todas las heridas en detalle.
- Describir la posición y la edad de las heridas y cualquier otro hallazgo.
- Siempre aporte una conclusión.
A veces se les pide al personal de salud que realice pruebas de virginidad (también llamadas “pruebas de dos dedos”) para determinar si se produjo una violación o no. Las pruebas de virginidad son poco científicas, perjudiciales, y vulneran los derechos humanos de las mujeres y niñas. La “virginidad” no tiene relación con si se produjo o no una violación. El reconocimiento no tiene validez científica ni indicación clínica – la apariencia de un himen no es una indicación fiable de una relación sexual y no hay ningún examen conocido que pueda probar un historial de relaciones sexuales vaginales. La prueba de virginidad puede ser dolorosa, humillante y traumática, particularmente para sobrevivientes de violencia sexual. El personal de salud no debe hacer nunca una prueba de virginidad.
EJERCICIO DE COMPRENSIÓN
Seleccione todas las respuestas que correspondan. Luego seleccione “Comprobar” para verificar su respuesta
Resumen del Cuestionario
0 of 10 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 10 Preguntas respondidas correctamente
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
Categorías
- Sin categorizar 0%
-
No ha alcanzado el porcentaje esperado de respuestas correctas. Puede volver a intentarlo. Recuerde que si no alcanza el 70% de las respuestas correctas en cada módulo puede finalizar el curso pero no recibirá el certificado por su realización.
-
Felicitaciones usted ha aprobado el módulo. Puede continuar el curso para alcanzar su certificación.
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 10
1. Pregunta
1. Una mujer de 20 años llega a su centro de salud declarando que acaba de ser agredida sexualmente y quiere emprender acciones legales. Necesita recoger cualquier evidencia que esté en su ropa. Debe pedirle que se desnude y deje su ropa en una pila en el suelo. Luego puede barrer eso y cualquier residuo que haya caído en una bolsa de papel.
CorrectoIncorrecto -
Pregunta 2 de 10
2. Pregunta
2. ¿Cuál de las siguientes afirmaciones es verdadera?
CorrectoIncorrecto -
Pregunta 3 de 10
3. Pregunta
3. ¿Debería permitir que una sobreviviente o su amiga tome nota sobre lo que ella le cuenta mientras está en consulta?
CorrectoIncorrecto -
Pregunta 4 de 10
4. Pregunta
4. Incluso después de que ella dé su consentimiento, la sobreviviente puede cambiar de opinión.
CorrectoIncorrecto -
Pregunta 5 de 10
5. Pregunta
5. Una sobreviviente de violencia sexual está acompañada por sus tres hermanas y una amiga. Deben estar presentes durante el reconocimiento.
CorrectoIncorrecto -
Pregunta 6 de 10
6. Pregunta
6. La decisión sobre si emprender acciones legales recae en usted, no en la sobreviviente.
CorrectoIncorrecto -
Pregunta 7 de 10
7. Pregunta
7. ¿Cuál o cuáles de las siguientes explicaciones es apropiado decirle a una sobreviviente que se niega a someterse a un reconocimiento físico?
CorrectoIncorrecto -
Pregunta 8 de 10
8. Pregunta
8. Es mejor tomarse el tiempo de explicar y asegurarse de que la sobreviviente entienda plenamente lo que sucederá que apresurarse en la preparación de las sobrevivientes antes del reconocimiento.
CorrectoIncorrecto -
Pregunta 9 de 10
9. Pregunta
9. La sobreviviente de violación debe indicar claramente su consentimiento para cada uno de los distintos aspectos del reconocimiento de manera específica (por ejemplo incluida la zona genital, recopilación de pruebas, fotografías).
CorrectoIncorrecto -
Pregunta 10 de 10
10. Pregunta
10. El consentimiento informado es:
CorrectoIncorrecto
USTED HA FINALIZADO EL
MÓDULO 5
PUEDE PASAR AL
MÓDULO 6
Tenga en cuenta que este curso incluye fotos de personas de la región, pero estas imágenes no son específicamente de sobrevivientes de violencia sexual o violencia de pareja íntima. En caso necesario, se obtuvo el consentimiento informado.
- Comité Permanente entre Organismos (IASC) (2015): Pautas para integrar las intervenciones de violencia de género en la acción humanitaria: reducir el riesgo, promover la resiliencia y ayudar a la recuperación.
- Comité Permanente entre Organismos (IASC) (2015): Cómo apoyar a las personas sobrevivientes de violencia de género cuando no hay un actor contra la VG disponible en el área: Guía de bolsillo paso a paso para actores humanitarios.
- Cómo responder a niños, niñas y adolescentes que han sufrido abuso sexual. Directrices clínicas de la OMS. Washington, D.C.: Organización Panamericana de la Salud; 2020.
- Organización Panamericana de la Salud; 2018: Directrices unificadas sobre el uso de los antirretrovirales para el tratamiento y la prevención de la infección por el VIH. Recomendaciones para un enfoque de salud pública. 2.a ed. Washington, D.C.
- Organización Mundial de la Salud & Organización Panamericana de la Salud (OMS-OPS) (2014. Atención sanitaria para mujeres sometidas a violencia de pareja íntima y violencia sexual: un manual clínico.
- Organización Mundial de la Salud & Organización Panamericana de la Salud (OMS-OPS) (2020) Atención para las mujeres que han sufrido violencia: programa de capacitación de la OMS dirigido a los prestadores de servicios de salud.
- Organización Mundial de la Salud & Organización Panamericana de la Salud (OMS-OPS) (2013) Comprender y abordar la violencia contra las mujeres Violencia infligida por la pareja (OPS-OMS).
- Organización Mundial de la Salud & Organización Panamericana de la Salud (OMS-OPS) (2013) Directrices consolidadas sobre el uso de medicamentos antirretrovirales para el tratamiento y la prevención de la infección por VIH: Recomendaciones para un enfoque de salud pública, segunda edición.
- Organización Mundial de la Salud & Organización Panamericana de la Salud (OMS-OPS) (2016) INSPIRE: Siete estrategias para poner fin a la violencia contra los niños.
- Organización Mundial de la Salud & Organización Panamericana de la Salud (OMS-OPS) (2014) Manual de práctica clínica de atención para el aborto seguro.
- Guía de intervención humanitaria mhGAP (GIH-mhGAP). El manejo clínico de los trastornos mentales neurológicos y por uso de sustancias en las emergencias humanitarias.Washington, D.C.: Organización Panamericana de la Salud; 2016.
- Fondo de las Naciones Unidas para la Infancia (UNICEF) (2020) Reduciendo la Violencia contra la Infancia: Evaluación multipaís de las intervenciones de UNICEF en la región de América Latina y el Caribe.
ACNUR: Alto Comisionado de las Naciones Unidas para los Refugiados.
AE: Anticoncepción de Emergencia.
ADN: Ácido desoxirribonucleico.
ALyC: América Latina y el Caribe.
APV: Asesoramiento y pruebas voluntarias (para el VIH).
ARV: Antirretroviral (ARV por su sigla en inglés).
CEPAL: Comisión Económica para América Latina y el Caribe.
CICR: Comité Internacional de la Cruz Roja.
CLADEM: Comité de América Latina y El Caribe para la Defensa de los Derechos de la Mujer.
CORONAVIRUS (Cov): Los coronavirus (CoV) son una amplia familia de virus que pueden causar diversas afecciones, desde el resfriado común hasta enfermedades más graves.
COVID‑19: es la enfermedad infecciosa causada por el coronavirus que se ha descubierto más recientemente (diciembre de 2019).
DT: toxoide diftérico y tetánico.
DTP: toxoide diftérico , tetánico, y contra la tos ferina.
DIU: Dispositivo Intrauterino.
DATOS NO IDENTIFICADOS: Los datos se describen como “no identificados” cuando no pueden cuando no pueden vincularse a un individuo o grupo específico. Con este fin, todos los identificadores personales como el nombre de la persona, el lugar de residencia, la ubicación y fecha del incidente se eliminan en un conjunto de datos o registros. Puede ser necesario considerar la eliminación de otros detalles para evitarle la posible identificación ( de individuo o grupo específico). Por ejemplo, si solo hubiera un pequeño número de mujeres en una región determinada, podría ser posible vincular registros de datos que incluyan la edad de las personas de este grupo. En este caso la edad debe eliminarse de un conjunto de datos o registro.
ELISA: Ensayo inmunoabsorbente ligado a enzimas.
HBIG: Inmunoglobulina contra la hepatitis B es una inmunoglobulina humana que se usa para prevenir el desarrollo de hepatitis B.
IASC: International Astronomical Search Collaboration-Comité Permanente de Colaboración entre Organismos.
IDP/PDI: Persona desplazada internamente.
ITS: Infecciones de Transmisión Sexual.
LESIONES POR FUERZA AGUDA: herida provocado por una fuerza aguda.
LESIÓN POR FUERZA CONTUNDENTE: La lesión por fuerza contundente se produce cuando un objeto contundente golpea un objeto contundente o una superficie.
NNA: niños, niñas y adolescentes.
OMS: Organización Mundial de la Salud.
ONGs: Organizaciones No Gubernamentales.
ONU: Organización de las Naciones Unidas.
OPS: Organización Panamericana de la Salud.
PEP: Profilaxis Post Exposición.
RPR: Reagina Plasmática Rápida.
SIDA: Síndrome de Inmunodeficiencia Adquirida.
SSyR: Salud sexual y reproductiva.
Td: Toxoide tetánico y toxoide diftérico reducido.
TEPT: Trastorno de estrés postraumático.
TIG: inmunoglobulina antitetánica.
TT: Toxoide tetánico.
UNFPA: Fondo de Población de Naciones Unidas.
UNDOC: Oficina de Naciones Unidas contra la Droga y el Delito.
UNICEF: Fondo de las Naciones Unidas para la Infancia.
VCI: Violencia contra la infancia.
VHB: Virus de la hepatitis b.
VIH: Virus de inmunodeficiencia humana.
VIOLACIÓN: Penetración físicamente forzada o coaccionada, aunque sea leve, de la vulva o el ano, utilizando el pene, otras partes del cuerpo u objetos. El intento de hacerlo se conoce como intento de violación. La violación de una persona por dos o más perpetradores se conoce como violación en grupo. La violencia sexual puede incluir otras formas de agresión que involucran un órgano sexual, incluido el contacto forzado entre la boca y el pene, la vulva o el ano.
VIOLENCIA DE GÉNERO (VBG): Término global para cualquier tipo de acto dañino que es perpetrado contra la voluntad de una persona y que se basa en diferencias socialmente atribuidas (al género) entre hombres y mujeres.
VIOLENCIA SEXUAL (VS): Cualquier acto sexual o intento de obtener un acto sexual, comentarios o insinuaciones sexuales no deseadas , actos de tráfico de personas, o contrarios a la sexualidad de una persona usando coerción, por cualquier persona independientemente de la relación con la sobreviviente, en clualquier entorno incluyendo pero no se limita al hogar y trabajo.
El desarrollo de este programa de autoformación virtual es una adaptación de la versión original en inglés del curso para Manejo clínico de sobrevivientes de violencia sexual y violencia de pareja de la Organización Mundial de la Salud (OMS) y el Fondo de Población de las Naciones Unidas (UNFPA). Esta adaptación para América Latina y el Caribe hispanohablante se realiza en el marco de la Iniciativa Spotlight: Para poner fin a la Violencia contra las Mujeres.
La Organización Panamericana de la Salud (OPS) y UNFPA LACRO codirigieron la traducción y adaptación de los contenidos para la región de América Latina y el Caribe Hispano.
La OPS y el UNFPA han tomado todas las precauciones razonables para verificar la información contenida en esta publicación. Sin embargo, el material publicado se distribuye sin garantía de ningún tipo, ya sea expresa o implícita. La responsabilidad de la interpretación y el uso del material recaen en el lector. En ningún caso OPS o UNFPA serán responsables de los daños derivados de su uso.
Las denominaciones empleadas y la forma en qué aparecen presentados los materiales y datos no implican la expresión de opinión alguna por parte de OPS y el UNFPA sobre la condición jurídica o nivel de desarrollo de países, territorios, ciudades o zonas, o de sus autoridades, ni respecto de la delimitación de sus fronteras o límites. Las líneas punteadas y discontinuas en los mapas representan líneas fronterizas aproximadas para las cuales puede que aún no haya un acuerdo total.
Los ejemplos empleados para ilustrar algunos de los temas se basan en el intercambio mantenido durante el proceso de adaptación con algunos representantes país de las oficinas país de UNFPA y OPS de la región de América Latina y el Caribe Hispano.
La mención de empresas específicas o de ciertos productos de fabricantes no implica que estén avalados o recomendados por la OPS y / o UNFPA con preferencia a otros de naturaleza similar que no se mencionan. Salvo errores y omisiones, los nombres de los productos patentados se distinguen por letras iniciales en mayúscula.
Esta es una adaptación de un trabajo original de la OPS. Los puntos de vista u opiniones expresadas en la adaptación del curso en línea son responsabilidad exclusiva de las/os autores de la adaptación y no necesariamente reflejan los puntos de vista de OPS y el UNFPA.
Las personas a cargo del desarrollo de este programa de e-learning fueron: Claudia García Moreno, Megin Reijnders y Elisabeth Roesch. Weknowtraining.ca, quien también implementó el desarrollo del programa de e-learning, proporcionó el diseño gráfico, el diseño instruccional y el guión. Wilma Doedens, UNFPA, Chen Reis, OMS, Marian Schilperoord, ACNUR desarrollaron versiones anteriores de este aprendizaje electrónico, en el que se basaron estos módulos.
Versión en español: Traducción al español, Aitana Mingot.
Diseño gráfico y diagramación: Nómada.
Contextualización de contenidos para América Latina y Caribe Hispano: Lucía Van Vethoven.
La revisión estuvo a cargo de: Alejandra Alzérreca por UNFPA LACRO, Britta Baer y Maria del Carmen Teijeiro por OPS.
Para citar se sugiere: Curso en línea Manejo Clínico de sobrevivientes de violencia sexual y violencia de pareja. Washington, DC: Organización Panamericana de la Salud y Fondo de Población de Naciones Unidas; 2021. Licencia CC BY-NC-SA 3.0 IGO.
Traducción oficial y adaptación de la versión original en inglés:
Elearning: Manejo clínico de violencia sexual y violencia de pareja.
©Organización Mundial de la Salud, 2021.
© UNFPA and PAHO, 2021.
Derechos reservados. Este trabajo se encuentra disponible bajo la licencia Creative Commons Attribution-NonCommercial-ShareAlike 3.0 IGO license (CC BY-NC-SA 3.0 IGO; https://creativecommons.org/licenses/by-nc-sa/3.0/igo).